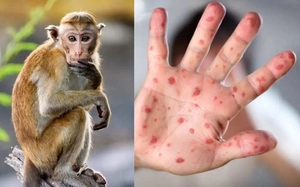
HƯỚNG DẪN PHÒNG NGỪA LÂY NHIỄM BỆNH ĐẬU MÙA KHỈ TRONG CƠ SỞ KHÁM, CHỮA BỆNH
(Chinhphu.vn) - Cổng Thông tin điện tử Chính phủ giới thiệu Hướng dẫn của Bộ Y tế phòng ngừa lây nhiễm bệnh đậu mùa khỉ trong cơ sở khám bệnh, chữa bệnh.
I. ĐẠI CƯƠNG BỆNH ĐẬU MÙA KHỈ
1. Tổng quan
Bệnh đậu mùa trên khỉ (ĐMK) là một bệnh truyền từ động vật do vi rút ĐMK. Ca bệnh đầu tiên được xác định vào năm 1970 ở bệnh nhi 9 tháng tuổi tại nước Cộng hòa Dân chủ Congo và kể từ đó, hầu hết các trường hợp đã được báo cáo tại các quốc gia Trung và Tây Phi, bao gồm Benin, Cameroon, Cộng hòa Trung Phi, Cộng hòa Dân chủ Congo, Gabon, Cote d'Ivoire, Liberia, Nigeria, Cộng hòa Congo, Sierra Leone và Nam Sudan. Bệnh thường cư trú gần các khu rừng mưa nhiệt đới và ngày càng xuất hiện nhiều ở các khu vực đô thị.
Có hai nhóm vi rút ĐMK, một nhóm gây bệnh ở khu vực phía Tây Phi (Nhóm I) và một ở khu vực Trung Phi (Nhóm II). Nhóm vi rút gây ĐMK ở khu vực Trung Phi thường gây bệnh nặng hơn, tỉ lệ tử vong từ 1% đến 10%, trong khi nhóm ở Tây Phi thường có tỉ lệ tử vong < 3%. Tỷ lệ tử vong ở người bệnh ĐMK khác nhau đáng kể giữa các cơ sở khám bệnh, chữa bệnh (KBCB).
Hiện nay, bệnh ĐMK được coi là một bệnh dịch quan trọng đối với sức khỏe cộng đồng toàn cầu vì không chỉ ảnh hưởng đến các quốc gia ở Tây và Trung Phi mà còn ảnh hưởng đến phần còn lại của thế giới. Năm 2003, đợt bùng phát bệnh ĐMK đầu tiên bên ngoài châu Phi là ở Hoa Kỳ và có liên quan đến việc tiếp xúc với những con chó chăn cừu bị nhiễm bệnh do được nuôi chung với chuột túi Gambian nhập khẩu từ Ghana. Đợt bùng phát này đã dẫn đến hơn 70 trường hợp mắc bệnh ở Hoa Kỳ sau đó đã lây nhiễm sang người ở vùng Trung và Tây Mỹ. Bệnh đậu mùa khỉ gần đây cũng đã được báo cáo ở những du khách từ Nigeria đến Israel, Vương quốc Anh, Singapore và Hoa Kỳ vào những năm 2018, 2019, 2021 và đặc biệt năm 2022 số ca mắc ĐMK tăng mạnh ở nhiều quốc gia trên phạm vi toàn cầu.
Từ tháng 5 năm 2022 đến nay, dịch đã có diễn biến bất thường, đã ghi nhận thêm nhiều quốc gia lần đầu tiên xuất hiện các ổ dịch. Theo thống kê của WHO, Cơ quan phòng chống dịch bệnh Châu Âu (European CDC), Cơ quan phòng, chống dịch bệnh Hoa Kỳ (US CDC) tính tới 23/8/2022, tổng số ca bệnh ĐMK được công bố tại 96 quốc gia và vùng lãnh thổ trên toàn thế giới là trên 44.503 ca, với phần lớn trong số này (44.116 ca) là số ca nhiễm ở những địa điểm chưa có báo cáo về bệnh đậu mùa ở khỉ trong lịch sử. Từ tháng 1-7/2022 có 12 trường hợp tử vong được thông báo tại 5 quốc gia: Cộng hòa Trung Phi, Ghana, Nigeria, Ấn Độ, Tây Ban Nha, Brazil và Ecuardo. Chỉ trong tháng 7 năm 2022, số ca trên toàn cầu đã tăng hơn 20.000 ca và xuất hiện thêm ở 39 quốc gia/vùng lãnh thổ mới. Hiện tại, một số quốc gia gần với Việt Nam như Thái Lan, Singapore, Đài Loan (Trung Quốc), Hàn Quốc, Trung Quốc, Nhật Bản đã ghi nhận ca nhiễm bệnh.
Ngày 23/7/2022, WHO đưa ra tuyên bố ĐMK là trường hợp khẩn cấp về sức khỏe cộng đồng. Đây là lần thứ hai trong hơn hai năm qua, WHO phải ban bố tình trạng khẩn cấp y tế công cộng Quốc tế (PHEIC) sau đại dịch COVID-19.
Tại Việt Nam, đến ngày 21/8/2022 vẫn chưa ghi nhận ca mắc bệnh ĐMK. Tuy nhiên trước tình hình mở cửa đón khách du lịch và các đối tác kinh tế trở lại sau khi dịch COVID-19 được khống chế, chúng ta cũng đối mặt với nguy cơ tiềm ẩn của xâm nhập dịch ĐMK trong cộng đồng và các cơ sở KBCB.
2. Căn nguyên, đặc điểm sinh học
Vi rút ĐMK là một loại vi rút DNA sợi kép bao bọc thuộc chi Orthopoxvirus, họ Poxviridae. Có hai nhóm di truyền khác biệt của vi rút ĐMK: Nhóm I (Trung Phi-lưu vực Congo) và Nhóm II (Tây Phi). Nhóm lưu vực Congo trong lịch sử đã gây ra dịch bệnh nặng hơn và được cho là dễ lây lan hơn. Vi rút ĐMK đang lưu truyền trong làn sóng dịch năm 2022 thuộc nhóm II.
Cấu tạo của vi rút ĐMK (chi Orthopoxvirus và họ Poxviridae) bao gồm axit deoxyribonucleic mạch kép và mạch thẳng (DNA), với các đoạn lặp lại đầu cuối đảo ngược (Inverted Terminal Repeat-ITR) ở cả hai đầu và >190 khung đọc mở. Các gen mã hóa các protein cấu trúc và các enzym sao chép nằm trong khu vực trung tâm của bộ gen. Sự xâm nhập của vật chủ liên quan đến sự hấp phụ bề mặt tế bào, hợp nhất màng tế bào và sau đó là sự xâm nhập lõi của vi rút. Các protein MPXV viz. A27, D8, H3 và A26 làm trung gian cho sự hấp phụ vi rút trưởng thành. D8 và A26 liên kết với chondroitin và laminin tương ứng, còn H3 và A27 liên kết với heparan. Các protein tạo thành phức hợp dung hợp đầu vào (EFC) làm trung gian cho sự xâm nhập của vi rút có vỏ bọc và vi rút trưởng thành vào vật chủ và khi xâm nhập lõi, vi rút ĐMK sẽ nhân lên trong tế bào chất của vật chủ. Vi rút ĐMK mã hóa các protein như BR-203 và BR-209 làm tăng độc lực và các mô bạch huyết là cơ quan đích chính của vi rút ĐMK, mặc dù vi rút đã được phát hiện trong biểu mô tuyến nước bọt và mô bã nhờn.
Vật chủ tự nhiên của vi rút ĐMK: Nhiều loài động vật khác nhau được xác định nhạy cảm với vi rút ĐMK, bao gồm: sóc dây; sóc cây; chuột túi Gambian; chuột sóc; động vật linh trưởng không phải người và các loài khác. Lịch sử tự nhiên của vi rút ĐMK vẫn còn chưa chắc chắn và cần có các nghiên cứu sâu hơn để xác định các ổ chứa chính xác và sự lưu hành của vi rút trong tự nhiên.
3. Triệu chứng
Diễn biến của bệnh ĐMK ở người có thể được chia thành các giai đoạn sau:
3.1. Giai đoạn ủ bệnh: từ 6 đến 13 ngày (dao động từ 5 ngày đến 21 ngày). Người nhiễm không có triệu chứng và không có khả năng lây nhiễm.
3.2. Giai đoạn khởi phát: từ 1 đến 5 ngày với các triệu chứng chính là sốt và nổi hạch ngoại vi toàn thân. Kèm theo người bệnh có thể có biểu hiện đau đầu, mệt mỏi, ớn lạnh, đau họng, đau cơ. Vi rút có thể lây sang người khác từ giai đoạn này.
3.3. Giai đoạn toàn phát: đặc trưng bởi sự xuất hiện của các ban trên da, thường gặp sau sốt từ 1 đến 3 ngày, với tính chất sau:
- Vị trí: phát ban có xu hướng ly tâm, gặp nhiều trên mặt, lòng bàn tay, lòng bàn chân. Ban cũng có thể gặp ở miệng, mắt, cơ quan sinh dục.
- Tiến triển ban: tuần tự tiến triển của ban từ dát (tổn thương có nền phẳng) - sẩn (tổn thương cứng hơi nhô cao) - mụn nước (tổn thương chứa đầy dịch trong) - mụn mủ (tổn thương chứa đầy dịch vàng) - đóng vảy khô - bong tróc và có thể để lại sẹo.
- Kích thước tổn thương da: trung bình từ 0,5 cm - 1cm.
- Số lượng tổn thương da trên một người có thể từ vài nốt cho đến dày đặc. Trường hợp nghiêm trọng các tổn thương có thể liên kết với nhau thành các mảng tổn thương da lớn.
3.4. Giai đoạn hồi phục: các triệu chứng của bệnh ĐMK có thể kéo dài từ 2 đến 4 tuần rồi tự khỏi. Người bệnh hết các triệu chứng lâm sàng, các sẹo trên da có thể ảnh hưởng đến thẩm mỹ và không còn nguy cơ lây nhiễm cho người khác.
3.5. Xét nghiệm chẩn đoán ĐMK: xét nghiệm sinh học phân tử (PCR hoặc tương đương) với các bệnh phẩm dịch hầu họng (giai đoạn khởi phát), dịch nốt phỏng (giai đoạn toàn phát) đối với ca bệnh nghi ngờ để xác định căn nguyên theo quy định của Bộ Y tế.
4. Biến chứng
Các biến chứng thường gặp của bệnh ĐMK như nhiễm trùng máu (có nguy cơ gây tử vong), viêm não, viêm phế quản phổi, nhiễm trùng giác mạc, mất thị lực. Đối với các vết thương trên da trở nên nghiêm trọng hơn khiến da bong ra thành từng mảng lớn.
Tỷ lệ tử vong do bệnh đậu mùa khỉ dao động trong khoảng 3%-6% trên số người mắc bệnh, đặc biệt trẻ em mắc bệnh ĐMK có tỷ lệ tử vong cao hơn.
II. NGUỒN LÂY VÀ ĐƯỜNG LÂY TRUYỀN
- Bệnh ĐMK là một bệnh đậu mùa do vi rút (một loại vi rút truyền từ động vật sang người) với các triệu chứng tương tự như bệnh đậu mùa trước đây. Vật chủ động vật bao gồm các loài gặm nhấm và động vật linh trưởng không phải con người.
- Vi rút ĐMK lây truyền từ động vật sang người, qua dịch tiết của động vật nhiễm bệnh, bao gồm các giọt bắn ở đường hô hấp hoặc tiếp xúc với dịch tiết của vết thương. Ở châu Phi, bằng chứng về sự lây nhiễm vi rút ĐMK đã được tìm thấy ở nhiều loài động vật ăn thịt không được nấu chín kỹ và sử dụng các sản phẩm của động vật bị nhiễm bệnh là một yếu tố nguy cơ có thể xảy ra.
- Vi rút ĐMK lây truyền từ người sang người xảy ra khi tiếp xúc gần và lâu với người nhiễm bệnh. Các con đường lây truyền bao gồm các giọt bắn ở đường hô hấp khi tiếp xúc trực diện hoặc tiếp xúc trực tiếp với các tổn thương da của người bị bệnh và đồ vật ô nhiễm. Với các dịch tiết trên da tồn tại trong thời gian cách ly kéo dài cho đến khi các tổn thương đóng vảy, bong vảy và hình thành một lớp da non bên dưới. Điều này khiến các nhân viên y tế (NVYT), thành viên trong gia đình và những người tiếp xúc gần khác của các ca bệnh đang hoạt động có nguy cơ cao bị lây nhiễm. Chuỗi lây truyền dài nhất được ghi nhận trong một cộng đồng đã tăng trong những năm gần đây từ 6 lên 9 trường hợp lây nhiễm từ người sang người liên tiếp.
- Sự lây truyền cũng có thể xảy ra từ môi trường ô nhiễm sang người như lây nhiễm từ quần áo, ga trải giường có các hạt tiểu phần da ô nhiễm. Khi giặt, giũ đồ vải, trải ga giường hoặc các hoạt động gây xáo trộn đồ vải khác có thể làm phát những hạt tiểu phần da này vào không khí. Ngoài dữ liệu lây truyền ĐMK qua đồ vải ô nhiễm, hiện có rất ít dữ liệu về lây truyền ĐMK qua các loại môi trường bề mặt ô nhiễm khác.
- Lây truyền có thể xảy ra khi hít phải các hạt tiểu phần da ô nhiễm trong không khí hoặc các hạt phát tán ra tiếp xúc với các vị trí nhạy cảm như vùng da không nguyên vẹn, màng niêm mạc trên cơ thể. Vi rút ĐMK có thể tồn tại trên nhiều loại bề mặt môi trường khác nhau trong khoảng 1 ngày - 56 ngày tùy thuộc nhiệt độ, độ ẩm phòng. Các quy trình khử khuẩn thông thường: nhiệt độ, hóa chất, chiếu đèn cực tím... có hiệu quả diệt vi rút. Do đó, việc tăng cường khử khuẩn môi trường, vật dụng xung quanh người bệnh thường xuyên có tác dụng ngăn ngừa tác nhân gây bệnh.
- Quá trình lây truyền từ mẹ sang thai nhi có thể xảy ra qua nhau thai.
- Trong đợt bùng phát năm 2022, nhiều ca bệnh xảy ra do lây truyền khi quan hệ tình dục hoặc quan hệ thân mật, có thể do tiếp xúc trực tiếp với các tổn thương ĐMK hoặc tiếp xúc trực tiếp với dịch tiết ở đường hô hấp của người nhiễm bệnh ĐMK. Nhiều ca mắc bệnh ĐMK hiện nay là nam giới có quan hệ tình dục đồng giới và người song tính.
- Lây nhiễm bệnh ĐMK tại cơ sở y tế đã được ghi nhận trên thế giới.
III. NGUYÊN TẮC DỰ PHÒNG VÀ KIỂM SOÁT LÂY NHIỄM
- Tăng cường tuân thủ thực hành phòng ngừa và kiểm soát nhiễm khuẩn trong cơ sở KBCB.
- Áp dụng phòng ngừa lây nhiễm qua “tiếp xúc” và “giọt bắn” khi chăm sóc các trường hợp bệnh xác định và bệnh nghi ngờ.
- Trong trường hợp có các thủ thuật tạo khí dung, bắt buộc áp dụng thêm các biện pháp dự phòng qua “không khí”.
- Điều tra, truy vết, xác định người tiếp xúc gần nhằm theo dõi, quản lý và tư vấn cách tự theo dõi sức khỏe theo hướng dẫn của Bộ Y tế.
- Quản lý người nhà NB và khách thăm có liên quan đến ĐMK.
IV. CÁC BIỆN PHÁP DỰ PHÒNG VÀ KIỂM SOÁT LÂY NHIỄM
1. Sàng lọc người nhiễm, nghi ngờ nhiễm bệnh đậu mùa khỉ
- Cơ sở KBCB triển khai sàng lọc NB nhiễm hoặc nghi ngờ nhiễm bệnh ĐMK khi có tại địa Phương có thông báo ca bệnh ĐMK trong cộng đồng hoặc cơ sở KBCB.
- Đặt biển báo tại cổng vào của cơ sở KBCB để NB có thể nhận biết ngay hướng đi tới khu sàng lọc. Một số nội dung cần được ghi rõ trong biển báo: yếu tố dịch tễ (tiếp xúc với động vật, người nghi ngờ hoặc xác định nhiễm ĐMK, đậu mùa hoặc tiếp xúc với đồ dùng/vật dụng của họ) và dấu hiệu, triệu chứng lâm sàng của bệnh ĐMK.
- Khu vực sàng lọc cần được bố trí tại đơn vị khám bệnh và cấp cứu. Với những cơ sở KBCB không có điều kiện bố trí khu sàng lọc trong nhà có thể thiết lập khu vực sàng lọc ngoài trời. Khu vực sàng lọc cần đảm bảo những yêu cầu sau:
+ Tại nơi tiếp đón, dựng các vách ngăn trong suốt (kính/nhựa) để hạn chế tiếp xúc trực tiếp giữa NVYT thực hiện sàng lọc ban đầu và NB.
+ Khu vực chờ khám sàng lọc bảo đảm thông khí và khoảng cách tối thiểu 1 mét giữa các NB, người nhà NB.
+ Bố trí sẵn sàng nơi cách ly NB nghi ngờ hoặc NB xác định ĐMK trong khi chờ chuyển tới đơn vị điều trị cách ly.
+ Cung cấp đầy đủ phương tiện PHCN cho NVYT, phương tiện VST bố trí tại nơi tiếp nhận NB, nơi chờ khám, các buồng khám sàng lọc, nơi làm XN và nơi cách ly NB.
+ Các dụng cụ, thiết bị và hóa chất khử khuẩn thiết yếu dùng trong chăm sóc tại khu vực sàng lọc; điều trị NB, ưu tiên sử dụng các thiết bị không tiếp xúc trực tiếp với NB (máy kiểm tra thân nhiệt tự động, bình cấp hóa chất tự động v.v).
+ Các phương tiện vệ sinh môi trường, thu gom, xử lý dụng cụ, đồ vải, chất thải y tế.
- Khám sàng lọc:
+ Buồng khám sàng lọc đảm bảo thông khí tốt.
+ NVYT thực hiện sàng lọc mang phương tiện PHCN phù hợp (khẩu trang y tế, mũ giấy, áo choàng phòng dịch và găng tay y tế).
+ Khi khám sàng lọc lưu ý khai thác tiền sử dịch tễ, các dấu hiệu triệu chứng của bệnh (xem thêm Hướng dẫn chẩn đoán, điều trị và phòng bệnh đậu mùa khỉ ở người ban hành theo Quyết định số 2099/QĐ-BYT ngày 29/7/2022 của Bộ Y tế). Nội dung câu hỏi sàng lọc cần cập nhật phù hợp với diễn biến tình hình bệnh dịch.
+ Yêu cầu NB mang khẩu trang y tế nếu tình trạng NB cho phép.
2. Cách ly người bệnh xác định nhiễm hoặc ca bệnh nghi ngờ
- NB xác định nhiễm hoặc nghi ngờ nhiễm bệnh ĐMK từ khu sàng lọc được chuyển về Khoa Truyền nhiễm hoặc khu cách ly của cơ sở KBCB.
- Trong quá trình vận chuyển NB phải cho NB mang khẩu trang, che các nốt phỏng và báo trước cho nơi sẽ chuyển NB đến.
- Các đơn vị lâm sàng của cơ sở KBCB bố trí sẵn sàng một buồng cách ly để sử dụng khi phát hiện NB nội trú nhiễm hoặc nghi ngờ nhiễm bệnh ĐMK hoặc để điều trị NB ĐMK vừa hoặc nhẹ kèm theo bệnh chuyên khoa mà không thể chuyển về đơn vị riêng điều trị ĐMK của cơ sở KBCB. Tùy theo tình hình bệnh dịch, có thể tăng số buồng cách ly cho NB ĐMK tại đơn vị lâm sàng.
- Buồng cách ly NB phải được dán biển cảnh báo “Buồng cách ly” và nêu rõ các biện pháp cách ly cần áp dụng, giường bệnh cách nhau tối thiểu 1 mét.
- Giảm thiểu tối đa người nhà hỗ trợ chăm sóc đối tượng NB khác tại đơn vị có NB ĐMK, trong trường hợp thật cần thiết chỉ để lại một người nhà cố định.
- Yêu cầu và hướng dẫn NB, người hỗ trợ chăm sóc, người cung cấp dịch vụ đeo khẩu trang, VST, vệ sinh hô hấp theo quy định ngay khi vào cơ sở KBCB và trong suốt thời gian lưu lại tại cơ sở KBCB.
- Hạn chế vận chuyển NB ra ngoài khu cách ly.
- Hạn chế người nhà và khách thăm vào khu vực cách ly. Trường hợp được phép vào khu vực cách ly phải áp dụng các biện pháp phòng ngừa lây nhiễm theo quy định.
3. Một số biện pháp phòng ngừa khác
3.1. Sử dụng phương tiện phòng hộ cá nhân
- Nhân viên y tế tiếp xúc trực tiếp với người xác định nhiễm, nghi ngờ nhiễm ĐMK, làm việc trong khu cách ly, lấy mẫu bệnh phẩm, tiếp xúc với các dụng cụ, đồ vài, chất thải phát sinh từ khu vực điều trị người xác định nhiễm, nghi ngờ nhiễm phải mang các phương tiện PHCN sau:
+ Găng tay
+ Áo choàng chống dịch
+ Khẩu trang y tế (hoặc khẩu trang hiệu suất lọc cao như N95 nếu thực hiện các thủ thuật có tạo khí dung)
+ Tấm che mặt
- Khi kết thúc công việc phải loại bỏ các phương tiện PHCN và vệ sinh tay.
3.2. Vệ sinh tay
- Cung cấp đầy đủ phương tiện vệ sinh tay.
- Tuân thủ 5 thời điểm vệ sinh tay khi chăm sóc NB.
- Hướng dẫn NB, người nhà NB và khách thăm tuân thủ vệ sinh tay.
3.3. Vệ sinh môi trường bề mặt
- Phân loại bề mặt theo nguy cơ lây nhiễm, đặc biệt các bề mặt thường xuyên có tiếp xúc của bàn tay, bề mặt có nguy cơ ngưng tụ giọt bắn của người xác định nhiễm, nghi ngờ nhiễm ĐMK để có tần suất vệ sinh khử khuẩn đúng quy định theo Hướng dẫn vệ sinh môi trường bề mặt cơ sở KBCB của Bộ Y tế ban hành theo Quyết định số 3916/QĐ-BYT, ngày 28/8/2017.
- Tuân thủ các hướng dẫn, quy trình về vệ sinh môi trường bề mặt, xử lý dụng cụ y tế tái sử dụng hiện hành.
- Chuẩn bị đầy đủ dụng cụ, phương tiện, hóa chất.
- Nhân viên vệ sinh bề mặt phải được tập huấn về kỹ thuật.
- Nhân viên làm vệ sinh, khử khuẩn môi trường bề mặt mang đầy phương tiện PHCN gồm: găng tay cao su, áo choàng, khẩu trang y tế và tấm che mặt.
- Luôn luôn làm sạch bề mặt bằng xà phòng và nước trước sau đó khử khuẩn bề mặt bằng hoá chất khử khuẩn theo quy trình và hướng dẫn đã ban hành. Sử dụng hóa chất khử khuẩn, tiệt khuẩn được Bộ Y tế cấp phép. Hoá chất khử khuẩn bề mặt được chuẩn bị, pha chế theo quy định của nhà sản xuất.
- Thực hành vệ sinh, khử khuẩn bề mặt theo nguyên tắc từ khu vực sạch, đến khu vực nhiễm bẩn và từ trên xuống dưới.
- Đặc biệt chú ý đến nhà vệ sinh và các bề mặt thường xuyên bị đụng chạm.
3.4. Xử lý dụng cụ, đồ vải
- Sử dụng các dụng cụ dùng một lần hoặc các dụng cụ dùng lại nhưng phải được làm sạch, khử khuẩn, tiệt khuẩn theo đúng quy định.
- Đồ vải phát sinh trong khu vực cách ly phải được thu gom trong thùng hoặc túi kín và chống thấm, không giũ đồ vải, vận chuyển an toàn và giặt khử khuẩn đồ vải trước khi dùng lại.
- NVYT thu gom, xử lý, vận chuyển dụng cụ và đồ vải bẩn phải mang phương tiện PHCN gồm: găng tay cao su, áo choàng chống dịch, tạp dề, khẩu trang y tế và tấm che mặt.
3.5. Xử lý chất thải
- Tất cả dịch cơ thể và chất thải rắn từ NB nhiễm và nghi nhiễm ĐMK được quản lý và xử lý như chất thải lây nhiễm.
- Phân loại chất thải ngay tại nơi phát sinh theo các quy định hiện hành.
- Các vật tư, dụng cụ dùng 1 lần (bao gồm cả phương tiện PHCN) quản lý, xử lý như chất thải lây nhiễm.
- Nhân viên thu gom, vận chuyển chất thải sử dụng phương tiện PHCN gồm: găng tay cao su, áo choàng hoặc tạp dề, khẩu trang y tế, tấm che mặt.
3.6. Xử lý thi hài
- Bọc kín thi hài bằng vải để phòng dịch rò rỉ ra ngoài.
- Thi hài được chuyển đến nơi lưu giữ càng sớm càng tốt.
- Người vận chuyển, khâm niệm, xử lý thi hài phải mang đầy đủ phương tiện PHCN và tuân thủ vệ sinh tay. Người thân không được tiếp xúc trực tiếp thi hài.
- Dụng cụ, phương tiện liên quan đến việc khâm niệm, vận chuyển thi hài và các bề mặt môi trường phải được xử lý khử khuẩn.
- Người thăm viếng phải mang khẩu trang và khử khuẩn tay.
- Chi tiết tham khảo Thông tư số 21/2021/TT-BYT ngày 26/11/2021 của Bộ trưởng Bộ Y tế quy định về vệ sinh trong mai táng, hỏa táng.
4. Một số tình huống cần lưu ý
4.1. Phòng ngừa lây nhiễm tại đơn vị cấp cứu
- Bố trí các buồng, hoặc khu vực để sàng lọc, cách ly người xác định nhiễm và nghi ngờ nhiễm.
- Trong trường hợp NB nghi nhiễm chưa thể sàng lọc được thì ưu tiên cấp cứu, thực hiện cách ly và áp dụng các biện pháp phòng ngừa như trường hợp xác định nhiễm và nghi ngờ nhiễm.
4.2. Người bệnh xác định nhiễm hoặc nghi ngờ nhiễm có thực hiện các thủ thuật tạo khí dung
- NVYT mang tối đa phương tiện PHCN gồm áo choàng, tấm che mặt, khẩu trang N95.
- Hạn chế bố trí NB nghi ngờ ĐMK ở chung buồng.
4.3. Phụ nữ mang thai
- Phụ nữ có thai không được tiếp xúc với người xác định nhiễm, nghi ngờ nhiễm ĐMK.
- Nếu bị nhiễm hoặc nghi ngờ nhiễm ĐMK phải được theo dõi thêm của bác sỹ chuyên khoa Sản.
- Nếu sản phụ sinh đẻ trong thời gian bị nhiễm hoặc nghi ngờ nhiễm ĐMK, NVYT phải áp dụng tối đa các biện pháp phòng ngừa lây nhiễm khi đỡ đẻ hoặc thực hiện các thủ thuật lấy thai.
- Trẻ sơ sinh được sinh ra từ mẹ mắc bệnh ĐMK cần được giám sát chặt chẽ để phát hiện kịp thời ĐMK.
4.4. Người bệnh đang cho con bú
- Cách ly mẹ và con trong giai đoạn bệnh đang tiến triển.
- Tạm dừng cho con bú trực tiếp trong giai đoạn bệnh đang tiến triển, nhưng vẫn có thể vắt sữa mẹ để nuôi dưỡng trẻ.
4.5. Người xác định nhiễm, nghi ngờ nhiễm có phẫu thuật hoặc một số thủ thuật đặc biệt
- NVYT trực tiếp thực hiện phẫu thuật hoặc một số thủ thuật đặc biệt (lọc máu, siêu âm, nội soi…) ở ngoài khu vực cách ly cần mang tối đa phương tiện PHCN gồm áo choàng, kính bảo hộ hoặc tấm che mặt, khẩu trang N95.
- Khu vực/buồng phẫu thuật, thực hiện thủ thuật và các phương tiện, dụng cụ, thiết bị phải được xử lý, vệ sinh, khử khuẩn ngay sau khi kết thúc.
5. Đánh giá nguy cơ và phòng ngừa lây nhiễm cho nhân viên y tế
5.1. Phòng ngừa phơi nhiễm ĐMK khi trực tiếp chăm sóc NB nghi ngờ nhiễm hoặc xác định nhiễm ĐMK.
- Lựa chọn đúng chủng loại, mang và tháo bỏ phương tiện PHCN đúng quy trình khi thực hiện sàng lọc, vào/ra khu vực cách ly NB nghi ngờ nhiễm hoặc xác định nhiễm ĐMK.
- Tuân thủ đúng các thời điểm và quy trình VST.
- Lau khử khuẩn các bề mặt tiếp xúc thường xuyên tối thiểu 2 lần/ngày và khi thấy bẩn theo đúng quy trình.
- Thu gom, xử lý dụng cụ, đồ vải ô nhiễm theo đúng hướng dẫn.
- Phân loại chất thải ngay tại nơi phát sinh theo đúng quy định. Chất thải được phân loại, thu gom, vận chuyển và xử lý như chất thải lây nhiễm.
5.2. Phòng ngừa phơi nhiễm ĐMK khi lấy các bệnh phẩm vi sinh và khi thực hiện các thực hành chăm sóc có tạo khí dung ở NB nghi ngờ nhiễm hoặc xác định nhiễm ĐMK
- NVYT cần được huấn luyện thành thạo sử dụng phương tiện PHCN, kỹ thuật lấy mẫu an toàn.
- Lựa chọn đúng chủng loại, mang và tháo bỏ phương tiện PHCN đúng quy định để phòng ngừa lây nhiễm qua tiếp xúc, giọt bắn và không khí khi lấy mẫu NB nghi ngờ hoặc xác định ĐMK.
- Luôn tuân thủ đúng các thời điểm VST.
- Đóng gói, vận chuyển bệnh phẩm đúng quy định tránh lây nhiễm.
- Tất cả các chất thải phát sinh trong quá trình lấy mẫu đều là chất thải lây nhiễm cần được thu gom, vận chuyển và xử lý an toàn.
5.3. Đánh giá nguy cơ phơi nhiễm, phát hiện sớm, cách ly kịp thời NVYT có tiếp xúc gần, nghi ngờ nhiễm hoặc xác định nhiễm ĐMK.
- Mọi NVYT trực tiếp chăm sóc, vận chuyển, lấy mẫu bệnh phẩm ở NB nghi ngờ hoặc xác định ĐMK cần được định kỳ đánh giá nguy cơ phơi nhiễm ĐMK.
- Mọi NVYT có phơi nhiễm cần được theo dõi sức khoẻ 21 ngày kể từ ngày phơi nhiễm và làm XN chẩn đoán ĐMK khi có triệu chứng đầu tiên.
- Tập huấn cho NVYT cách tự đánh giá, phát hiện dấu hiệu, triệu chứng của bệnh ĐMK và thông báo ngay tới lãnh đạo đơn vị để khám sàng lọc và XN loại trừ ĐMK.
5.4. Xử lý phòng ngừa sau phơi nhiễm
Những trường hợp có nguy cơ cao và trung bình thì phải áp dụng các biện pháp sau:
- Theo dõi sức khỏe trong 21 ngày sau ngày được xác định là ngày phơi nhiễm.
- Thực hiện báo cáo ca bệnh nếu có triệu chứng nghi ngờ.
- Tiêm vắc xin phòng ngừa ĐMK theo hướng dẫn của Bộ Y tế.
Nội dung đánh giá nguy cơ phơi nhiễm và xử lý phòng ngừa sau phơi nhiễm tại Phụ lục kèm theo.
VI. TỔ CHỨC THỰC HIỆN
1. Giám đốc cơ sở KBCB có trách nhiệm:
- Ban hành kế hoạch cụ thể về khám sàng lọc, phát hiện, xử trí, điều trị và phòng ngừa lây truyền bệnh ĐMK trong cơ sở KBCB.
- Bố trí đầy đủ kinh phí, trang bị đủ cơ sở vật chất, mua sắm thiết bị, vật tư, hóa chất, phương tiện cần thiết phục vụ công tác phòng lây nhiễm.
- Bố trí khu vực khám sàng lọc, cách ly tại địa điểm thích hợp.
- Xây dựng kế hoạch cải tạo, nâng cấp, xây mới khu cách ly theo đúng hướng dẫn. Củng cố và thực hiện thật nghiêm các quy định về các biện pháp phòng và kiểm soát lây nhiễm dịch bệnh đã ban hành, khắc phục ngay các vấn đề tồn tại khi phát hiện các nguy cơ không an toàn trong công tác phòng chống dịch.
2. Khoa kiểm soát nhiễm khuẩn:
- Đầu mối xây dựng các quy định, quy trình, hướng dẫn phòng và kiểm soát lây nhiễm ĐMK trong cơ sở KBCB.
- Phối hợp với các phòng, khoa, bộ phận liên quan tổ chức tập huấn cho NVYT, truyền thông cho người bệnh về phòng ngừa lây nhiễm ĐMK trong bệnh viện và cộng đồng.
- Tổ chức các hoạt động phòng ngừa lây nhiễm ĐMK phù hợp với chức năng, nhiệm vụ của khoa kiểm soát nhiễm khuẩn.
- Đầu mối tổ chức giám sát, hỗ trợ việc tuân thủ các thực hành phòng ngừa lây nhiễm ĐMK trong cơ sở KBCB.
3. Các khoa, phòng, đơn vị có liên quan: các khoa, phòng, đơn vị liên quan theo phạm vi chuyên môn và chức năng nhiệm vụ của mình chủ động triển khai và phối hợp tham gia các hoạt động phòng chống dịch bệnh ĐMK trong cơ sở KBCB và cộng đồng.
PHỤ LỤC:
BẢNG PHÂN LOẠI ĐÁNH GIÁ NGUY CƠ PHƠI NHIỄM ĐẬU MÙA KHỈ TRONG CƠ SỞ KBCB
Nguy cơ | Phơi nhiễm | Mô tả | Hoạt động giám sát | Phòng sau phơi nhiễm |
Cao | Tiếp xúc gần, trực tiếp mà không sử dụng PPE | - Người tiếp xúc trực tiếp với người nhiễm bệnh bao gồm các tiếp xúc da kề da với bệnh nhân (như sờ, chạm…) và quan hệ tình dục; - Nhân viên y tế không sử dụng phương tiện PHCN (PPE) thích hợp khi trực tiếp khám, chăm sóc, điều trị; - Người cùng làm việc trong khoảng cách gần hoặc ở cùng phòng làm việc, với không gian kín hoặc thông khí kém mà không sử dụng khẩu trang, PPE. | - Theo dõi sức khỏe trong 21 ngày sau phơi nhiễm - Thực hiện báo cáo ca bệnh có thể nếu có biểu hiện triệu chứng | Tiêm vắc xin theo hướng dẫn |
Trung bình | Tiếp xúc gần với các vật dụng có nguy cơ lây nhiễm | - Tiếp xúc với các vật dụng sinh hoạt của người bệnh: quần áo, chăn, chiếu, gối…; - Một số tình huống phơi nhiễm đặc biệt khác do cán bộ dịch tễ trực tiếp điều tra xác định, bao gồm cả phơi nhiễm trong phòng XN. | - Theo dõi sức khỏe trong 21 ngày sau phơi nhiễm - Thực hiện báo cáo ca bệnh có thể nếu có biểu hiện triệu chứng | Tiêm vắc xin ngay theo hướng dẫn |
Thấp | Nghi ngờ tiếp xúc với người nhiễm bệnh | - Tiếp xúc với trường hợp bệnh ĐMK nhưng có sử dụng PPE; - Tiếp xúc trong cộng đồng từ 1-3 mét với trường hợp nghi ngờ nhiễm ĐMK | - Theo dõi sức khỏe trong 21 ngày - Bộ phận giám sát lưu lại thông tin liên lạc theo hướng dẫn giám sát và phòng, chống bệnh ĐMK của BYT | Thực hiện tiêm vắc xin cho đối tượng ưu tiên theo hướng dẫn của Bộ Y tế. |
Không nguy cơ | Không có tiếp xúc với ca bệnh | - Không có tiếp xúc với ca bệnh đậu mùa khỉ có triệu chứng trong 21 ngày qua, - Nhân viên phòng xét nghiệm tuân thủ sử dụng PPE. |
|